Plasenta yang terletak di dinding belakang tumpang tindih dengan faring. Plasenta di tepi os internal
Masa kehamilan dikaitkan dengan calon ibu dengan kegembiraan yang besar dan kecemasan yang besar akan kesehatan remah-remah mereka. Perasaan ini sangat alami dan menemani seorang wanita selama sembilan bulan. Pada saat yang sama, meski tidak ada alasan untuk khawatir, ibu hamil akan khawatir dan terus mendengarkan perasaannya. Dan jika dokter memperhatikan beberapa penyimpangan dari norma selama pemeriksaan rutin, sulit bagi seorang wanita untuk tenang. Ibu hamil sangat ketakutan dengan kata-kata bahwa plasenta menghalangi os bagian dalam. Banyak yang segera mulai menggambar dalam imajinasi mereka gambaran menakutkan tentang apa yang terjadi pada bayi mereka, sehingga semakin memperburuk kondisi mereka.
Namun nyatanya, sebagian besar wanita hamil menghadapi kenyataan bahwa plasenta menghalangi os internal. Tingkat pengobatan modern sedemikian rupa sehingga bahkan dengan patologi seperti itu, bayi yang benar-benar sehat dan kuat dilahirkan. Namun, ibu harus memahami dengan jelas apa arti diagnosis ini dan bagaimana berperilaku dengan benar setelah mengidentifikasi masalahnya.
Plasenta dan pengaruhnya terhadap perkembangan anak
Selama sembilan bulan, tubuh ibu memberi bayi semua komponen yang diperlukan untuk perkembangan yang tepat. Dan semua ini terjadi karena plasenta, yang sangat menentukan apakah bayi Anda akan menerima vitamin dan mineral penting, nutrisi dan oksigen, yang sangat penting untuk jaringan dan otak. Plasenta tidak langsung terbentuk di dalam rahim, tetapi hanya menjelang akhir trimester pertama. Sebelumnya, perannya dimainkan oleh chorion - selaput lembut yang memisahkan sel telur dari dinding rahim. Dia akhirnya menjadi dewasa pada hari kedua belas setelah pembuahan. Seperti yang Anda lihat, alam dengan sangat hati-hati memastikan bahwa bayi itu selalu dilindungi dan menerima semua yang dia butuhkan.
Untuk perkembangan normal anak, sangat penting di mana tepatnya plasenta menempel. Korion biasanya terletak di sepanjang dinding anterior rahim, posterior atau dekat bagian bawah. Pilihan terakhir dianggap paling berhasil oleh dokter, karena dalam hal ini semua proses metabolisme berjalan secepat mungkin, dan bayi tidak akan mengalami masalah dalam mendapatkan oksigen atau nutrisi. Namun, terkadang plasenta menutupi os internal seluruhnya atau sedikit. Ini sudah dianggap sebagai patologi yang serius dan dapat menyebabkan kelahiran prematur atau keguguran. Itulah sebabnya dokter secara teratur memantau calon ibu dan memantau posisi dan kematangan plasenta selama berminggu-minggu. Prosedur ini dilakukan melalui ultrasound yang cukup aman untuk bayi dan ibunya. Anda tidak boleh menolak studi ini, terutama jika Anda berusia di atas tiga puluh lima tahun. Untuk beberapa alasan, pada wanita yang sudah memiliki anak pada usia kehamilan inilah plasenta menghalangi os internal.
Mari kita bicara sedikit tentang anatomi
Wanita sering meremehkan masalah ini dan bahkan setelah diagnosis mereka kurang memahami apa yang sebenarnya terjadi di tubuh mereka. Untuk memperjelas situasinya, perlu beralih ke anatomi.
Rahim adalah organ tempat bayi berkembang selama sembilan bulan. Itu terhubung dengan vagina di leher, yang selama kehamilan tertutup rapat dan menonjol dengan warna kebiruan pada jaringan. Hal ini disebabkan leher menjadi sangat padat, tetapi pada saat yang sama elastis, karena pada akhir masa harus meregang untuk membiarkan bayi lewat. Batas luar dan dalam leher disebut "faring". Dari luar, ia memisahkan rahim dari vagina dan tertutup rapat, dan faring bagian dalam serviks melindungi bayi dari infeksi. Pada waktu yang tepat, itu meregang dan memungkinkan bayi mengambil tempat di panggul, yang menandakan kelahiran yang akan segera terjadi.
Untuk melahirkan anak, sangat penting agar faring tetap tertutup dan tidak tumpang tindih dengan apa pun, karena hal ini mengancam bayi dengan banyak masalah. Yang minimal termasuk perdarahan dan peningkatan tonus uterus. Dalam kasus yang sangat parah, anak mengalami hipoksia dengan derajat yang berbeda-beda, dan ibu mengalami kesulitan persalinan, memaksa dokter untuk melakukan operasi caesar.

Posisi plasenta
Dokter menganggap pemantauan posisi dan kematangan plasenta dalam hitungan minggu sangat penting dalam proses pemantauan kondisi ibu hamil. Bagaimanapun, pada minggu kedua belas dimungkinkan untuk mengidentifikasi patologi plasenta. Paling sering, wanita menghadapi dua masalah berikut:
- pematangan prematur;
- posisi rendah relatif terhadap faring.
Jika kita berbicara tentang patologi pertama, perlu dicatat bahwa ini sangat jarang. Secara singkat dapat digambarkan sebagai penuaan plasenta, yang tidak sesuai dengan usia kehamilan. Artinya, bayi belum siap dilahirkan, dan jumlah nutrisi yang dibutuhkannya berangsur-angsur berkurang. Secara paralel, ada masalah dengan penyediaan oksigen. Semua ini membahayakan nyawa remah-remah dan memaksa dokter untuk mengambil tindakan darurat.
Plasentasi rendah cukup sering terjadi pada wanita, namun diagnosis ini menimbulkan banyak pertanyaan pada wanita hamil. Lantas, apa arti plasenta rendah dan posisi normal plasenta? Mari kita bicarakan ini lebih detail.
Jika setelah pembuahan terjadi perlekatan korion yang normal (di sepanjang dinding anterior rahim, posterior atau di bawah), maka plasenta akan mengambil posisi yang diinginkan dalam kisaran normal. Tetapi harus diingat bahwa dalam sembilan bulan, saat rahim meregang, posisinya sedikit berubah. Proses ini dipantau oleh dokter selama pemindaian ultrasound terjadwal. Misalnya, jika pada trimester kedua jarak antara os bagian dalam dan plasenta sekitar lima sentimeter, maka indikator tersebut dianggap normal. Sekitar minggu kedua puluh, jaraknya berubah, tetapi tidak boleh kurang dari tujuh sentimeter.
Dalam kasus ini, seorang wanita mungkin tidak khawatir tentang plasentasi rendah dan dengan tenang menggendong bayinya. Jika dia tidak memiliki masalah lain, maka dokter akan menganjurkan persalinan alami dengan kemungkinan besar melahirkan bayi yang sehat.

Kemungkinan patologi
Jika selama pemeriksaan USG dokter memperhatikan bahwa jarak antara tepi bawah plasenta dan faring bagian dalam kurang dari indikator di atas, maka kita dapat berbicara tentang plasentasi rendah akibat chorion previa. Pada 12 minggu, hal ini dapat diperhatikan untuk pertama kalinya, kemudian wanita tersebut akan diawasi secara ketat untuk mencatat semua kemungkinan perubahan waktu. Tetapi bagaimanapun juga, kita berbicara tentang patologi.
Namun, saya ingin mencatat bahwa, terlepas dari tahap presentasinya, seorang wanita memiliki setiap kesempatan untuk melahirkan dan melahirkan bayi. Wajar jika Anda mengikuti semua anjuran dokter dan memantau kondisi Anda. Misalnya, pendarahan adalah gejala masalah yang paling mungkin disebabkan oleh posisi plasenta yang rendah. Paling sering terjadi tanpa rasa sakit di perut bagian bawah, sehingga tidak selalu membuat takut wanita. Tetapi pendarahan apa pun harus menjadi alasan untuk memeriksakan diri ke dokter, karena ini sering kali mengindikasikan solusio plasenta, yang dapat menyebabkan kematian janin dan ibu.
Ingatlah bahwa Anda dapat berbicara tentang low chorion previa pada minggu ke 12 jika jarak antara plasenta dan os internal tiga sentimeter atau kurang. Indikator seperti itu memprihatinkan dan entri seperti "patologi" dimasukkan ke dalam kartu wanita hamil.

Tahapan presentasi
Jangan panik jika dokter memberi tahu Anda tentang rendahnya pelekatan plasenta. Tidak semua tahap patologi kritis. Beberapa di antaranya hanya memerlukan pengawasan dokter, sementara yang lain membuat Anda berpikir tentang intervensi bedah yang mendesak. Oleh karena itu, ibu hamil sendiri yang harus memahami masalah ini.
Pada ibu hamil, ada tiga jenis patologi letak plasenta:
- Presentasi. Tahap ini adalah yang paling sulit, karena plasenta sepenuhnya menutupi os internal. Patologi ini tidak akan membiarkan bayi turun ke panggul kecil dan mengambil posisi yang benar sebelum melahirkan. Paling sering, plasenta di dinding depan tumpang tindih dengan faring bagian dalam, ini, selain masalah yang telah disebutkan, dapat menyebabkan solusio plasenta. Karena rahim yang meregang tidak akan bisa bergerak dan mengambil posisi yang benar. Seringkali, plasenta di dinding belakang tumpang tindih dengan faring internal, yang juga mengacu pada patologi parah dan mengancam masalah saat melahirkan.
- Presentasi tidak lengkap atau sebagian. Situasi serupa terjadi dengan presentasi marginal korion, di masa depan, plasenta terbentuk di tempat yang sama dan ujungnya sebagian tumpang tindih dengan faring internal. Jika dokter membuat diagnosis seperti itu dengan USG, maka wanita tersebut memiliki setiap kesempatan untuk melahirkan bayinya sendiri. Namun, situasinya harus dipantau dengan sangat hati-hati, karena pada minggu ke-20 plasenta dapat bergerak. Akibatnya, keadaan ibu hamil akan membaik atau sebaliknya memburuk.
- Plasenta rendah. Jika pada hari-hari pertama setelah pembuahan, korion dipasang di sepanjang dinding anterior rahim sedikit lebih rendah dari biasanya, maka plasenta akan terbentuk di dekat faring bagian dalam. Namun, dengan diagnosa seperti itu, tidak tumpang tindih dengan tempat anak, yang berarti bayi memiliki setiap kesempatan untuk menerima nutrisi dan oksigen yang diperlukan, dan pada waktu yang tepat untuk dilahirkan secara alami.
Tahapan patologi yang kami daftarkan, dokter hanya dapat mengetahuinya dengan USG. Namun, sebelum minggu ke-20, plasenta dapat berubah posisinya, dan diagnosis akan dicabut. Namun, bahkan dalam kasus ini, seorang wanita harus dengan hati-hati mendengarkan apa yang terjadi dengan bayinya (minggu ke-20 kehamilan dengan plasentasi rendah sangat menentukan) untuk menemui dokter tepat waktu.
Penyebab presentasi
Begitu patologi terdeteksi pada seorang wanita dalam suatu posisi, dia mulai mengajukan berbagai pertanyaan. Apa artinya ini bagi bayi? Bagaimana bersikap? Pada jam berapa operasi caesar terencana dilakukan jika os internal benar-benar tumpang tindih? Dan hal utama - apa yang menyebabkan munculnya patologi? Pertanyaan terakhir paling mengkhawatirkan ibu hamil, dan kami akan mencoba menjawabnya.
Dokter menganggap masalah kesehatan sebagai alasan utama rendahnya plasentasi, yang mungkin tidak diketahui atau tidak diperhatikan oleh seorang wanita. Merekalah yang memprovokasi presentasi marginal korion, dan kemudian plasenta. Tetapi pada calon ibu yang sehat, risiko situasi seperti itu minimal. Biasanya korion dipasang di sepanjang dinding anterior atau dinding posterior rahim, sehingga kedepannya jarak antara tepi plasenta dan os internal akan berada dalam kisaran normal. Selama kehamilan, dokter akan memantau indikator ini untuk mengetahui masalah pada waktunya. Namun, dalam banyak kasus, jika plasenta lebih tinggi dari os internal pada minggu kedua belas, maka pada periode kontrol - dua puluh dan tiga puluh dua minggu - lokasinya akan berada dalam kisaran normal.
Tetapi jika seorang wanita memiliki masalah kesehatan bahkan sebelum hamil, sel telur janin dapat menempel cukup rendah. Lokasinya dipengaruhi oleh bekas luka yang ditinggalkan setelah operasi caesar atau aborsi. Juga, fibroid, formasi adenomiosis, dan peradangan kronis pada organ dalam menyebabkan situasi yang serupa. Menurut dokter, setiap infeksi pada area genital dapat menyebabkan patologi selama kehamilan. Risiko masalah seperti itu tinggi pada kasus di mana seorang wanita memiliki kelainan anatomi pada alat kelaminnya.

Konsekuensi dari plasentasi dan presentasi yang rendah
Pertama-tama, wanita harus tahu bahwa masalah ini menyebabkan hipotrofi dan hipoksia janin. Ini karena malnutrisi janin dan pasokan oksigennya. Dalam situasi seperti itu, bayi memberi isyarat kepada ibu tentang masalah dengan aktivitas yang terlalu tinggi, jadi jika perut bayi tiba-tiba mulai berdetak, sebaiknya segera konsultasikan ke dokter.
Plasentasi rendah dapat menyebabkan solusio plasenta. Itu selalu disertai dengan pendarahan. Dokter kandungan membedakan solusio plasenta parsial dan lengkap. Sebagian menyebabkan pendarahan hebat di lokasi detasemen. Seorang wanita hamil bahkan mungkin tidak mengetahui masalahnya, tetapi lambat laun kondisinya akan memburuk. Secara alami, peningkatan hematoma juga mempengaruhi kondisi bayi.
Solusi lengkap plasenta sangat berbahaya. Dalam hal ini, kita berbicara tentang menyelamatkan nyawa seorang lelaki kecil dan ibunya. Masalahnya disertai dengan pendarahan hebat dan rasa sakit. Ketika gejala-gejala ini muncul, hitungannya hanya beberapa menit, Anda harus segera memanggil ambulans dan bahkan selama panggilan menyuarakan asumsi Anda. Ini akan memudahkan pekerjaan tim dokter yang datang, yang sudah menyiapkan obat-obatan yang diperlukan untuk menyelamatkan nyawa ibu dan bayi.
Jika plasenta tumpang tindih dengan os internal, maka wanita tersebut memiliki kesempatan untuk melahirkan secara alami. Namun, untuk semua risiko yang tercantum di atas, ditambahkan satu lagi - infeksi dengan infeksi. Karena mikroflora vagina tidak steril, bayi juga bisa menerima sebagian mikroba saat masih di dalam kandungan. Dari sini dilindungi oleh faring internal yang tertutup rapat. Namun jika sebagian plasenta masuk ke dalamnya, maka kemungkinan besar infeksi akan mudah meresap ke tempat anak tersebut. Ini sangat berbahaya bagi bayi.
Kemungkinan mengubah situasi
Banyak wanita yang tertarik dengan cara mengangkat plasenta selama kehamilan. Ada cerita tentang obat ajaib dan obat-obatan yang membantu plasenta bergerak. Namun, dokter membantah rumor tersebut. Mereka mengklaim bahwa sejauh ini tidak ada spesialis yang mengetahui cara mengangkat plasenta. Selama kehamilan, banyak perubahan terjadi pada tubuh wanita, dan banyak di antaranya tidak dapat dijelaskan, sehingga ada kasus ketika dokter membatalkan diagnosis "previa". Tapi itu terjadi secara alami. Di bawah pengaruh peregangan rahim, proses "migrasi" diluncurkan. Plasenta secara bertahap mulai bergeser dan memasuki kisaran normal. Ini dilakukan dengan sangat lambat dan tidak menimbulkan ketidaknyamanan pada wanita hamil, hanya pada USG yang direncanakan dia mengetahui bahwa situasinya telah stabil. Namun sekali lagi kami ulangi bahwa proses ini tidak bergantung pada obat-obatan.
Menurut statistik, pada sembilan puluh lima persen wanita yang didiagnosis dengan patologi, plasenta meningkat pada minggu ke tiga puluh dua. Bagi calon ibu yang tersisa, situasinya juga tidak memprihatinkan. Sekitar lima puluh persen dari mereka, plasenta bergerak ke arah yang benar saat melahirkan.

Memantau kondisi seorang wanita
Dengan plasentasi rendah, dokter mungkin meresepkan pemeriksaan ultrasonografi tambahan untuk wanita hamil, tetapi biasanya semuanya terjadi sesuai dengan tenggat waktu yang ditetapkan:
- Dua belas minggu. Saat ini, ada peluang untuk memperhatikan masalahnya. Jika seorang wanita mengikuti anjuran dokter, dia tidak akan melihat penurunan kondisinya. Tetapi penyimpangan sekecil apa pun dari mereka dapat menyebabkan perdarahan. Wanita hamil dengan plasentasi rendah dilarang keras untuk bangun tiba-tiba, angkat beban, berolahraga, dan berhubungan seks. Tidak disarankan untuk mengkhawatirkan masalah seperti itu, serta menunjukkan emosi dengan keras. Bahkan peristiwa yang menggembirakan dapat memicu pendarahan ringan atau berat.
- Dua puluh minggu. Untuk beberapa alasan, diagnosis mungkin tidak berubah pada minggu ke-20 kehamilan. Apa yang terjadi pada bayi dalam kasus ini? Saat bayi tumbuh, situasinya semakin buruk. Dalam presentasi lengkap, mungkin ada masalah dengan suplai oksigen dan nutrisi. Seringkali seorang wanita memasuki rumah sakit untuk pengawetan. Dalam kasus yang sangat parah, dia ditinggalkan di rumah sakit sampai melahirkan. Jika seorang wanita hamil didiagnosis hanya dengan plasentasi rendah tanpa tumpang tindih dengan faring, maka dia mungkin disarankan untuk lebih sedikit bergerak dan memantau kondisinya.
- Tiga puluh dua minggu. Saat ini, situasinya kemungkinan besar tidak akan berubah, dan dokter sedang memikirkan bagaimana seorang wanita akan melahirkan. Dengan oklusi faring yang lengkap, kita akan berbicara tentang intervensi bedah dan wanita hamil akan dirawat di rumah sakit untuk mempersiapkan operasi. Kapan operasi caesar direncanakan? Jika pendarahan hebat tidak terjadi, kemungkinan besar pada minggu ke tiga puluh tujuh. Dalam kasus di mana ini tentang menyelamatkan dua nyawa, dokter membuat keputusan mendesak dan dapat melakukan operasi lebih awal.

Gejala berbahaya dan algoritma perilaku
Jadi, kami pikir Anda mengerti bahwa gejala terpenting yang perlu diperhatikan, dengan plasenta rendah, adalah pendarahan. Mereka bisa internal dan eksternal. Yang terakhir segera terlihat dan seorang wanita dapat menghargai kelimpahan atau kelangkaannya. Pendarahan internal pada awalnya tidak terlihat, tetapi seiring bertambahnya hematoma, kesehatan wanita tersebut akan memburuk. Bagaimanapun, wanita hamil harus berkonsultasi dengan dokter, hanya dia yang berhak memberikan rekomendasi dan menilai kondisi pasien. Jangan menolak jika dia bersikeras untuk rawat inap calon ibu.
Dengan plasentasi rendah, seorang wanita harus mengamati rejimen harian khusus. Kesehatan, dan bahkan nyawa bayi, bergantung pada ketelitiannya. Pertama-tama, aktivitas fisik apa pun harus dikecualikan. Wanita hamil tidak boleh membungkuk, berdiri dan duduk dengan tiba-tiba, apalagi melompat dan lari. Kegagalan untuk mematuhi aturan ini dalam banyak kasus menyebabkan pelepasan plasenta.
Agar bayi tidak mengalami masalah oksigen, jalan kaki tidak bisa dikesampingkan dari rutinitas sehari-hari. Mereka harus terjadi secara teratur, karena ini menormalkan latar belakang emosional wanita hamil. Adalah penting bahwa seorang wanita tidur nyenyak. Kehamilan itu sendiri merupakan beban yang serius bagi tubuh, dan dengan plasentasi yang rendah, hal itu meningkat secara signifikan. Oleh karena itu, tidur yang nyenyak akan membantu memulihkan dan mendapatkan kekuatan.
Sama pentingnya untuk menjaga suasana hati yang baik dan menghindari stres. Pada tahap terakhir, mereka dapat menyebabkan hipertonisitas rahim, dan ini penuh dengan pendarahan. Jika sering diulang, maka seorang wanita mungkin mengalami anemia, masalah rambut dan kuku akan muncul. Semua ini akan berdampak negatif pada perkembangan janin, yang juga kekurangan zat besi.
4790 0
Plasenta previa (PP) adalah pelekatan plasenta yang salah di dalam rahim ketika terletak di daerah segmen bawah rahim di atas os internal, tumpang tindih sebagian atau seluruhnya dan terletak di bawah bagian presentasi janin (yaitu, di jalur janin yang dilahirkan).
Epidemiologi
Frekuensi PP adalah 0,2-0,6%.
Kematian ibu pada PP berkisar antara 0 sampai 0,9%. Penyebab utama kematian adalah syok dan pendarahan. Morbiditas ibu adalah 23%. Kelahiran prematur terjadi pada 20% kasus. Kematian perinatal tetap tinggi dan berkisar antara 17 hingga 26%. Ini disebabkan oleh prematuritas dan ketidakmatangan fungsional janin, serta penderitaan intrauterinnya. Tidak ada hubungan antara kematian janin dan jumlah episode perdarahan selama gestasi, tetapi ada ketergantungan yang jelas pada jumlah kehilangan darah.
Klasifikasi
Di Rusia, klasifikasi plasenta previa berikut digunakan:
■ presentasi sentral - faring internal diblokir oleh plasenta, selaput janin selama pemeriksaan vagina dalam faring tidak ditentukan;
■ presentasi lateral - bagian plasenta disajikan dalam faring internal, selama pemeriksaan vagina, selaput janin, biasanya kasar, ditentukan di sebelah lobulus plasenta;
■ presentasi marginal - tepi bawah plasenta terletak di tepi faring internal, hanya selaput janin yang berada di dalam faring;
■ perlekatan plasenta yang rendah - situs plasenta terletak di segmen bawah rahim, tetapi tepi bawahnya sejauh 7-8 cm tidak mencapai os bagian dalam.
■ lengkap plasenta previa - os internal benar-benar diblokir oleh plasenta;
■ sebagian plasenta previa - os internal sebagian diblokir oleh plasenta;
■ plasenta previa marjinal -
tepi plasenta terletak di tepi faring internal;
■ penempatan plasenta yang rendah - plasenta tertanam di segmen bawah rahim, tetapi tepi plasenta tidak mencapai os internal.
Etiologi dan patogenesis
Penyebab spesifik PP tidak diketahui. Penyebab utama PP adalah adanya perubahan distrofi pada mukosa rahim. Dalam hal ini, sel telur yang telah dibuahi (zigot) tidak dapat ditanamkan ke dalam selaput lendir yang telah diubah dari fundus dan badan rahim dan turun.
Faktor predisposisi meliputi proses inflamasi (endometritis kronis), sejumlah besar kelahiran dalam sejarah, aborsi, penyakit septik pasca-aborsi dan postpartum, fibroid rahim, deformasi rongga rahim (bekas luka setelah operasi caesar dan operasi lainnya, anomali dalam perkembangan rahim), fertilisasi in vitro (IVF). ) dan transfer embrio, kehamilan setelah stimulasi ovulasi, penggunaan narkoba, usia lanjut primipara, disfungsi ovarium dan korteks adrenal, dll.
Beberapa teori telah diajukan untuk menjelaskan mekanisme pembangunan PP. Menurut salah satunya, PP terjadi karena implantasi primer sel telur yang telah dibuahi di tanah genting - yang disebut plasenta isthmic primer. Apa yang disebut plasenta isthmic sekunder juga dapat terjadi, ketika awalnya terbentuk di dalam tubuh rahim, dekat dengan isthmus, dan kemudian menyebar ke isthmus.
Jauh lebih sering terbentuk dari apa yang disebut plasenta kapsularis. Pada saat yang sama, bagian vili yang terletak di daerah desidua capsularis dipertahankan, akibatnya tidak terbentuk korion halus, tetapi bercabang.
Tanda dan gejala klinis
Gambaran klinis PP sebelum timbulnya perdarahan sangat buruk. Ada bagian presentasi janin yang tinggi, posisinya tidak stabil, sering posisi miring atau melintang, presentasi sungsang, sering ada gejala aborsi yang terancam, malnutrisi janin.
Gejala klinis utama pada PP adalah perdarahan. Pendarahan memiliki karakteristiknya sendiri: tidak adanya sindrom nyeri - perdarahan tanpa rasa sakit, sering kambuh dan anemia progresif pada wanita hamil. Perdarahan uterus pada kasus PP paling sering terjadi pada usia kehamilan 30-35 minggu.
Diagnosis PP didasarkan pada data klinis. Gejala utamanya adalah pendarahan dengan darah merah.
Dalam persiapan operasi (untuk operasi caesar), serviks harus diperiksa menggunakan cermin vagina dan pemeriksaan vagina. Saat dilihat dengan bantuan cermin, perdarahan dari saluran serviks terdeteksi. Dalam pemeriksaan vagina di belakang faring internal, jaringan plasenta, selaput kasar ditentukan.
Untuk memperjelas diagnosis, ultrasound, dopplerometri, magnetic resonance imaging (MRI) digunakan.
Seringkali, PP didiagnosis sebelum munculnya gambaran klinis menurut USG.
Perbedaan diagnosa
Diagnosis banding PP dilakukan dengan pelepasan prematur dari plasenta yang biasanya terletak, pecahnya sinus marginal plasenta, pecahnya pembuluh darah umbilikal selama perlekatan membrannya, pecahnya rahim, erosi serviks.
Pilihan metode terapi untuk PP tergantung pada sejumlah keadaan, termasuk. tentang waktu perdarahan (kehamilan, saat persalinan), kecepatan dan besarnya kehilangan darah, keadaan umum ibu hamil (ibu nifas), keadaan jalan lahir (derajat dilatasi serviks), jenis PP, lama kehamilan, posisi janin, dll.
Taktik manajemen kehamilan
Jika PP terdeteksi dengan USG pada tahap awal kehamilan dan tidak ada keluarnya darah, maka ibu hamil dapat diamati secara rawat jalan. Di hadapan perdarahan, perawatan di rumah sakit diindikasikan. Lakukan terapi yang bertujuan menghilangkan rangsangan rahim, memperkuat dinding pembuluh darah:
Drotaverine, larutan 2%, IM 2 ml 3 kali sehari, sampai nada rahim menjadi normal dan pendarahan berhenti
Magnesium laktat / piridoksin hidroklorida di dalam 2 tab. 2 r / hari, sampai nada rahim menjadi normal dan pendarahan berhenti
Etamzilat i / m 2 ml 2-3 r / hari, sampai nada rahim menjadi normal dan pendarahan berhenti.
Dengan usia kehamilan lebih dari 16 minggu, tokolitik dapat diresepkan:
Hexoprenaline IV drip (dengan kecepatan 0,075-0,3 mcg / mnt) 0,005 mg dalam 500 ml larutan natrium klorida 0,9% atau 500 ml larutan dekstrosa 5%, sampai kontraksi uterus ditekan, kemudian di dalam 0,5 mg 4-8 r / hari, beberapa minggu atau
Fenoterol IV tetes (15-20 tetes / menit) 0,5 mg dalam 500 ml larutan natrium klorida 0,9% atau 500 ml larutan dekstrosa 5%, sampai kontraksi uterus terhambat, kemudian di dalam 5 mg 4- 8 r / hari, beberapa minggu .
Pada kehamilan prematur, untuk mencegah sindrom gangguan pernapasan janin, pemberian GCS dosis besar diindikasikan:
Deksametason IM 4 mg 2 kali sehari, 2-3 hari, atau per oral 2 mg 4 kali sehari pada hari pertama, kemudian 2 mg 3 kali sehari selama
Hari ke-2, lalu 2 mg 2 r / hari selama hari ke-3.
Taktik manajemen tenaga kerja (pilihan metode pengiriman)
Dengan PP sentral, lateral, dan marginal tanpa perdarahan, persalinan dengan operasi caesar diindikasikan secara terencana dalam jangka waktu 37 minggu.
Dengan perdarahan hebat, terlepas dari derajat PP, persalinan melalui operasi caesar diindikasikan pada setiap tahap kehamilan. Jika plasenta menempel pada dinding anterior di daerah segmen bawah rahim, maka operasi caesar kopral adalah metode pilihan. Sayatan melintang pada rahim di segmen bawah dapat digunakan jika plasenta terlokalisasi di dinding belakang rahim.
Dengan PP marginal, manajemen ekspektatif dapat digunakan sampai onset persalinan spontan; saat melahirkan, pembukaan awal kandung kemih janin ditunjukkan.
Dengan PP rendah dan tanpa perdarahan, persalinan biasanya dilakukan melalui jalan lahir alami.
Dalam kasus operasi caesar untuk PP dengan tujuan hemostatik, pengenalan plasma bebas sitrat diindikasikan, dengan kehilangan darah yang parah - massa eritrosit; selain itu, agen hemostatik lain digunakan:
Aminomethylbenzoic acid IV 50-100 mg atau IM 100 mg, kemudian dosis dan cara pemberian dipilih secara individual sesuai dengan hasil terapi
Pada plasenta previa faring internal dapat tumpang tindih seluruhnya dan sebagian, tergantung pada jenis presentasi. Jadi, dengan presentasi sentral, faring internal benar-benar tersumbat, dan masing-masing dengan lateral dan marginal satu dan dua pertiga.
Terlepas dari tingkat tumpang tindih tenggorokan, wanita hamil harus mematuhi aturan berikut:
1. Hilangkan aktivitas fisik.
Agar tidak memprovokasi perdarahan uterus, disarankan untuk tidak mengangkat beban ( lebih dari 1 kg), jangan lari, jangan melakukan gerakan tiba-tiba.2. Hindari stres emosional.
Wanita hamil disarankan untuk menghindari emosi negatif, kekhawatiran, dan kondisi lain yang dapat menyebabkan hipertonisitas ( nada meningkat) dan rangsangan rahim. Ini meningkatkan risiko kontraksi rahim, yang dapat menyebabkan kelahiran prematur. Untuk menghindari ketegangan saraf, disarankan untuk lebih sering berada di luar ruangan, dan wanita hamil harus tidur dari 8 hingga 10 jam sehari.3. Hindari seks.
Seks dikontraindikasikan secara ketat pada plasenta previa. Terlepas dari tingkat presentasinya, hubungan seksual harus dikecualikan, karena jaringan plasenta yang terletak di faring rahim dapat terluka dan akibatnya pendarahan akan dimulai.4. Wajib rawat inap karena pendarahan.
Pada pendarahan pertama bahkan tidak signifikan) rawat inap wajib dianjurkan. Taktik manajemen lebih lanjut tergantung pada tingkat kehilangan darah dan durasi kehamilan. Jika usia kehamilan lebih dari 24 minggu, dan perdarahannya sedang, maka diperlukan rawat inap lebih lanjut ( di rumah sakit) pengamatan sampai resolusi tenaga kerja. Taktik pengobatan tergantung pada komplikasi yang menyertainya. Dengan hipertonisitas rahim, obat yang menurunkan nada diresepkan, denganPlasenta adalah hubungan antara anak dan ibu, melalui dia janin menerima nutrisi dan oksigen dari tubuh ibu, pada gilirannya memberikan produk metabolisme.
Kondisi plasenta secara langsung menentukan seberapa benar kehamilan akan berkembang, dan dalam beberapa kasus, kehidupan janin. Karena itu, ketika plasenta previa didiagnosis pada wanita hamil, dokter memantaunya dengan cermat.
Apa itu plasenta previa
1. Presentasi di dinding anterior. Ini lebih mungkin bukan diagnosis, tetapi hanya pernyataan fakta dan sama sekali tidak perlu bahwa beberapa komplikasi akan mengikuti, meskipun risiko perkembangannya tidak dapat sepenuhnya dikesampingkan. Idealnya, plasenta harus terletak di dinding belakang rahim, karena di tempat inilah rahim paling tidak rentan terhadap perubahan selama kehamilan.
Dinding anterior diregangkan secara intensif, menipis, yang dapat menyebabkan solusio plasenta atau perpindahan lebih lanjut ke os uterus. Lebih lanjut tentang presentasi di dinding anterior →
2. Turunkan plasenta previa. Biasanya, plasenta terletak di bagian bawah rahim. Kita tahu bahwa fundus uteri ada di atas, oleh karena itu faring ada di bawah. Dengan letak plasenta yang rendah (plasentasi rendah) - ia menempel lebih dekat ke faring, tidak mencapainya kurang dari 6 cm.
Dalam hal ini, 2 skenario dimungkinkan: plasenta akan turun lebih banyak lagi, dan akan mungkin untuk berbicara tentang presentasi penuh atau sebagian, atau akan naik ke bawah seiring dengan bertambahnya ukuran dinding rahim. Dengan plasentasi rendah, biasanya persalinan alami terjadi tanpa masalah. Lebih lanjut tentang presentasi yang lebih rendah →
3. Plasenta previa tidak lengkap (sebagian). Ada dua jenis presentasi ini: lateral dan marginal. Dengan presentasi lateral, plasenta menutupi os internal (keluar dari tubuh rahim ke serviks) sebanyak 2/3. Di tepi - 1/3. Jangan panik jika Anda didiagnosis dengan presentasi parsial.
Sangat sering, plasenta bergerak ke posisi yang benar sebelum melahirkan. Kemungkinan besar persalinan berhasil secara alami, tetapi semuanya diputuskan secara individual dalam setiap kasus. Pelajari lebih lanjut tentang presentasi parsial→
4. Presentasi lengkap (sentral). Kasus yang paling parah dari letak abnormal plasenta. Jaringan plasenta sepenuhnya menutupi os rahim, yaitu, anak tidak bisa masuk ke jalan lahir. Selain itu, patologi juga berbahaya bagi kehidupan ibu, karena faring adalah bagian rahim yang paling dapat diperpanjang, yang tidak dapat dikatakan tentang plasenta.
Rahim bertambah besar dan terjadi pelepasan jaringan plasenta, yang tidak dapat diregangkan secara efektif dan cepat. Integritas pembuluh darah dilanggar, yang menyebabkan perdarahan hebat, yang, dengan plasenta previa lengkap, dapat dimulai sejak trimester kedua dan mengganggu wanita hingga saat melahirkan. Melahirkan hanya mungkin dilakukan dengan operasi caesar. Lebih lanjut tentang presentasi lengkap →
Penyebab plasenta previa
Alasan utamanya adalah pelanggaran integritas endometrium - lapisan lendir rahim. Telur yang telah dibuahi tidak dapat menempel di tempat yang paling cocok untuk ini - di bagian bawah. Di sanalah rahim meregang paling sedikit dan dapat memberikan metabolisme berkualitas tinggi antara ibu dan janin karena suplai darah yang baik.
Namun, karena penyakit kardiovaskular atau sistem tubuh ibu lainnya, suplai darah fundus bisa pecah, dan ovum mencari tempat yang lebih cocok untuk implantasi.
Selain itu, tidak akan bisa menempel jika ada bekas luka dan lainnya kerusakan endometrium. Biasanya, kelainan bentuk seperti itu muncul akibat kuretase ginekologi, misalnya saat aborsi.
Namun masalahnya mungkin tidak hanya pada sistem reproduksi sang ibu. Kapan dalam pengembangan sel telur janin, mungkin tidak mencapai bagian bawah rahim, menempel segera setelah memasukinya - di area faring bagian dalam.
Gejala dan komplikasi
Gejala dan komplikasi utama sekaligus adalah berdarah. Ini disebabkan oleh solusio plasenta: beberapa area plasenta "lepas" dari rahim, merusak pembuluh darah. Patut dicatat bahwa dengan plasentasi rendah, perdarahan internal, dinyatakan sebagai hematoma. Dalam semua kasus lain, itu adalah pendarahan vagina.
Dengan plasenta previa parsial, perdarahan dimulai pada akhir kehamilan, dengan penuh - dari trimester kedua. Selain pertumbuhan rahim itu sendiri, aktivitas fisik aktif, seks, pemeriksaan ginekologi, dan tonus uterus dapat memicu perdarahan.
Sebagai akibat dari pendarahan yang teratur dan berat, seorang wanita dapat berkembang hipotensi- tekanan rendah yang stabil, dan anemia- kadar hemoglobin rendah. Oleh karena itu, ibu hamil dengan presentasi harus di bawah pengawasan dokter dan selalu menjalani pemeriksaan. Dengan perdarahan dan plasenta previa lengkap, setelah 24 minggu, wanita tersebut ditempatkan di rumah sakit, di mana dia menerima perawatan suportif.
Dalam beberapa kasus, untungnya jarang, plasenta previa menyebabkan kematian janin.
Pengobatan plasenta previa
Tidak ada perawatan medis untuk plasenta. Dokter tidak dapat melanjutkan patologi ini. Satu-satunya jalan keluar dari situasi ini adalah dengan mengamati wanita hamil, mencoba menghilangkan penyakit yang menyertai, karena faktor negatif apa pun dapat memperburuk kondisi, menetralkan perdarahan, meredakan tonus rahim.
Seringkali, dengan plasenta previa, terutama sentral, dipersulit oleh perdarahan, tirah baring yang ketat diresepkan di rumah sakit.
Melahirkan dengan plasenta previa
Bahaya utama dalam persalinan adalah plasenta previa karena selama kontraksi plasenta dapat terkelupas seluruhnya, dan hal ini akan menyebabkan hipoksia janin akut, perdarahan yang mengancam nyawa ibu dan perlunya persalinan operatif darurat.
Seperti disebutkan di atas, persalinan alami dengan presentasi rendah praktis tidak menjadi perhatian. Dengan presentasi yang tidak lengkap - setiap kasus dipertimbangkan secara individual. Plasenta previa sentral selalu operasi caesar pada 38 minggu.

Selain itu, ada kemungkinan komplikasi postpartum. yaitu timbulnya perdarahan. Jika pendarahan tidak dapat dihentikan, rahim diangkat, tetapi ini adalah kasus yang sangat parah ketika nyawa ibu dipertaruhkan.
Bagaimana berperilaku hamil dengan plasenta previa
Seorang ibu hamil yang didiagnosis dengan plasenta previa harus melindungi dirinya dari stres fisik dan emosional. Perlu untuk mengecualikan gerakan tiba-tiba, stres, kerja berlebihan. Tentu ini tidak mudah, mengingat ritme hidup kita, tapi nyawa anaknya bergantung padanya.
Seorang wanita membutuhkan tidur yang nyenyak, istirahat siang hari, udara segar dan emosional perdamaian. Akan bermanfaat untuk merevisi pola makan Anda dengan menambahkan makanan kaya zat besi ke dalamnya. Bagi mereka yang khawatir tentang seringnya pendarahan, ini adalah suatu keharusan. Selain itu, sembelit tidak boleh dibiarkan. Baca lebih lanjut tentang cara mengatasi sembelit selama kehamilan →
Plasenta previa adalah patologi yang agak serius yang tidak bisa tidak menimbulkan kecemasan pada calon ibu. Tapi dia hanya harus menenangkan diri dan merawat dirinya dan bayinya dengan hati-hati. Selain itu, saat ini sebagian besar kehamilan yang diperumit dengan presentasi dapat dengan mudah ditoleransi berkat perawatan medis, dan berakhir dengan persalinan yang sukses.
Sumber: http://mama66.ru/pregn/774
Belum ada komentar!
plasenta previa ( plasenta praevia) - letak plasenta di segmen bawah rahim di daerah faring internal ( prae- sebelum dan melalui- sedang dalam perjalanan).
Plasenta dapat menutupi os internal seluruhnya atau sebagian.
Frekuensi plasenta previa tergantung pada usia kehamilan. Sebelum 24 minggu, plasenta previa lebih sering terjadi (hingga 28%). Setelah 24 minggu, frekuensinya menurun menjadi 18% dan sebelum melahirkan - menjadi 0,2-3,0%, karena plasenta bergerak ke atas ("migrasi plasenta").
Derajat plasenta previa ditentukan oleh dilatasi serviks dan dapat berubah selama persalinan.
Selama masa kehamilan membedakan:
Plasenta previa lengkap, saat menutupi os internal sepenuhnya (Gbr. 24.1, a);
Presentasi tidak lengkap (parsial), ketika faring internal tersumbat sebagian atau plasenta mencapainya dengan tepi bawahnya (Gbr. 24.1, b, c);
Plasenta previa rendah, bila terletak pada jarak 7 cm atau kurang dari faring internal (Gbr. 24.1, d).
Beras. 24.1. Varian plasenta previa A - lengkap; B - lateral (tidak lengkap, sebagian); B - marjinal (tidak lengkap); G - lampiran rendah dari plasenta
Plasenta previa selama kehamilan ditentukan dengan USG. Menurut echografi transvaginal, empat derajat plasenta previa saat ini dibedakan (Gbr. 24.2):
 Beras. 24.2. Tingkat plasenta previa menurut data ultrasound (skema) penjelasan dalam teks.
Beras. 24.2. Tingkat plasenta previa menurut data ultrasound (skema) penjelasan dalam teks.
Derajat I - plasenta terletak di segmen bawah, ujungnya tidak mencapai faring bagian dalam, tetapi terletak pada jarak minimal 3 cm darinya;
Derajat II - tepi bawah plasenta mencapai os bagian dalam serviks, tetapi tidak tumpang tindih;
Derajat III - tepi bawah plasenta tumpang tindih dengan os internal, bergerak ke bagian berlawanan dari segmen bawah, lokasinya di dinding anterior dan posterior rahim tidak simetris;
Derajat IV - plasenta terletak secara simetris di dinding anterior dan posterior rahim, menghalangi os internal dengan bagian tengahnya.
Untuk waktu yang lama, klasifikasi derajat plasenta previa memberikan lokalisasi selama persalinan dengan pembukaan serviks sebesar 4 cm atau lebih. Pada saat yang sama, mereka memilih:
Plasenta previa sentral ( plasenta praevia sentralis) - faring internal tersumbat oleh plasenta, selaput janin di dalam faring tidak ditentukan (lihat Gambar 24.1, a);
Plasenta previa lateral ( plasenta praevia lateralis) - bagian dari plasenta terletak di dalam faring bagian dalam dan di sebelahnya terdapat selaput janin, biasanya kasar (Gbr. 24.1, b);
Plasenta previa marginal ( plasenta praevia marginalis) - tepi bawah plasenta terletak di tepi faring bagian dalam, hanya selaput janin yang terletak di daerah faring (Gbr. 24.1, c).
Saat ini, plasenta previa, baik selama kehamilan maupun saat melahirkan, didiagnosis dengan USG. Ini memungkinkan Anda untuk melahirkan wanita hamil sebelum pendarahan. Dalam hal ini, klasifikasi di atas telah kehilangan relevansinya, tetapi untuk gagasan tentang derajat plasenta previa, itu memiliki arti tertentu.
Secara etiologi plasenta previa perubahan dalam rahim dan ciri-ciri materi trofoblas.
Faktor rahim dikaitkan dengan perubahan distrofi pada mukosa rahim, akibatnya kondisi plasentasi terganggu. Endometritis kronis menyebabkan perubahan distrofi pada mukosa rahim; sejumlah besar kelahiran dan aborsi dalam sejarah, terutama dengan endometritis postpartum atau pasca operasi; bekas luka di rahim setelah operasi caesar atau miomektomi, merokok.
Faktor janin yang berkontribusi terhadap plasenta previa termasuk penurunan sifat proteolitik sel telur janin, ketika nidasinya di bagian atas rahim tidak mungkin dilakukan.
Dalam kondisi yang tidak menguntungkan untuk nidasi sel telur janin, penyimpangan dalam perkembangan korion diamati - atrofi vili terjadi di daerah tersebut desidua kapsularis. Di lokasi yang memungkinkan desidua kapsularis korion bercabang terbentuk.
Karena alasan yang tidak diketahui sepenuhnya, pada tahap awal kehamilan, korion bercabang relatif sering terbentuk di bagian bawah sel telur janin. Dengan bertambahnya tubuh rahim, pembentukan dan peregangan segmen bawah pada akhir trimester II dan III, plasenta dapat bergerak (bermigrasi) hingga 7-10 cm Pada saat perpindahan plasenta, perdarahan kecil dari saluran genital dapat terjadi.
Dengan plasenta previa, karena perkembangan mukosa rahim yang tidak mencukupi, perlekatan plasenta yang padat atau kenaikannya yang sebenarnya dimungkinkan.
Gambaran klinis. Gejala utama plasenta previa adalah keluarnya darah dari saluran kelamin, yang muncul tiba-tiba dalam keadaan sehat sepenuhnya, lebih sering pada akhir trimester II-III atau dengan munculnya kontraksi pertama. Dengan kehilangan banyak darah, syok hemoragik berkembang. Semakin besar derajat plasenta previa, semakin cepat terjadi perdarahan. Darah yang mengalir dari saluran kelamin berwarna merah terang. Perdarahan tidak disertai nyeri. Ini sering berulang, menyebabkan anemia pada wanita hamil. Terhadap latar belakang anemia, kehilangan darah yang relatif kecil dapat berkontribusi pada perkembangan syok hemoragik.
Pendarahan disebabkan oleh pelepasan plasenta dari dinding rahim selama pembentukan segmen bawah, ketika ada kontraksi serat otot di bagian bawah rahim. Karena plasenta tidak memiliki kemampuan untuk berkontraksi, sebagai akibat dari perpindahan segmen bawah rahim dan plasenta relatif satu sama lain, vili-vilinya robek dari dinding rahim, memperlihatkan pembuluh-pembuluh di situs plasenta. . Dalam hal ini, darah ibu mengalir keluar (Gbr. 24.3). Pendarahan dapat berhenti hanya pada akhir kontraksi otot, trombosis vaskular, dan penghentian solusio plasenta. Jika kontraksi uterus berlanjut, perdarahan terjadi lagi.
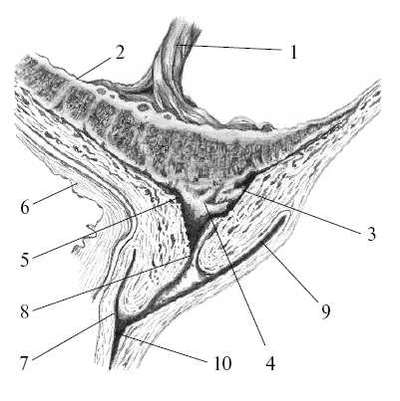 Beras. 24.3. Detasemen plasenta previa.1 - tali pusat; 2 - plasenta; 3 - platform plasenta; 4 - area detasemen; 5 - faring uterus internal; 6 - kandung kemih; 7 - lengkungan depan; 8 - faring uterus eksternal; 9 - forniks posterior vagina; 10 - vagina
Beras. 24.3. Detasemen plasenta previa.1 - tali pusat; 2 - plasenta; 3 - platform plasenta; 4 - area detasemen; 5 - faring uterus internal; 6 - kandung kemih; 7 - lengkungan depan; 8 - faring uterus eksternal; 9 - forniks posterior vagina; 10 - vagina Intensitas perdarahan bisa berbeda-beda, tergantung dari jumlah dan diameter pembuluh darah rahim yang rusak.
Darah dari pembuluh di tempat plasenta mengalir melalui saluran kelamin tanpa membentuk hematoma, sehingga rahim tetap tidak nyeri di semua bagian, nadanya tidak berubah.
Dengan dimulainya persalinan, salah satu faktor munculnya perdarahan pada plasenta previa adalah ketegangan selaput di kutub bawah sel telur janin, yang menahan tepi plasenta, dan tidak mengikuti kontraksi rahim. segmen bawah rahim. Pecahnya ketuban membantu menghilangkan ketegangannya, plasenta bergerak bersama segmen bawah, dan pendarahan bisa berhenti. Faktor tambahan dalam menghentikan perdarahan dengan plasenta previa yang tidak lengkap mungkin adalah penekanannya oleh kepala janin yang turun ke panggul. Dengan plasenta previa lengkap, penghentian perdarahan secara spontan tidak mungkin dilakukan, karena plasenta terus terkelupas dari dinding rahim saat serviks menjadi halus.
Kondisi umum ibu hamil dengan plasenta previa ditentukan oleh jumlah darah yang keluar. Penting untuk memperhitungkan darah yang dapat menumpuk di vagina (hingga 500 ml).
Kondisi janin tergantung pada tingkat keparahan anemia atau syok hemoragik dengan kehilangan darah. Dengan perdarahan hebat, hipoksia akut berkembang.
Perjalanan kehamilan. Ketika plasenta previa mungkin terjadi:
Ancaman penghentian kehamilan;
Anemia defisiensi besi;
Posisi janin yang salah dan presentasi sungsang karena hambatan untuk memasukkan kepala ke pintu masuk ke panggul kecil;
Hipoksia kronis dan retardasi pertumbuhan janin akibat plasentasi di segmen bawah dan aliran darah yang relatif rendah di bagian rahim ini.
Diagnostik. Metode diagnostik utama untuk plasenta previa dan variannya adalah ultrasonografi. Metode yang paling akurat adalah echography transvaginal.
Pemeriksaan vagina dengan plasenta previa tidak dianjurkan, karena dapat menyebabkan solusio plasenta lebih lanjut, meningkatkan perdarahan. Dengan tidak adanya kemungkinan USG, pemeriksaan vagina dilakukan dengan sangat hati-hati. Selama penelitian, jaringan spons dipalpasi antara bagian presentasi dan jari-jari dokter kandungan. Pemeriksaan vagina dilakukan dengan ruang operasi yang dikerahkan, yang memungkinkan operasi caesar darurat jika terjadi perdarahan hebat.
Manajemen kehamilan dan persalinan dengan plasenta previa, ditentukan oleh usia kehamilan, adanya keluarnya darah dan intensitasnya.
DiIItrimester kehamilan dengan plasenta previa menurut hasil USG dan tanpa keluarnya darah, pasien diobservasi di klinik antenatal. Algoritme pemeriksaan tidak berbeda dari standar yang diterima secara umum, kecuali penentuan tambahan indikator hemostasis dalam darah. Wanita hamil disarankan untuk mengecualikan aktivitas fisik, perjalanan, dan aktivitas seksual. Secara teratur (setelah 3-4 minggu) USG harus dilakukan untuk melacak migrasi plasenta.
Saat terjadi pendarahan, wanita tersebut dirawat di rumah sakit. Taktik lebih lanjut ditentukan oleh jumlah kehilangan darah dan lokalisasi plasenta. Dengan kehilangan banyak darah, operasi caesar kecil dilakukan; dengan perdarahan ringan - terapi yang ditujukan untuk mempertahankan kehamilan di bawah kendali hemostasis. Perawatan terdiri dari penunjukan tirah baring, pengenalan antispasmodik. Bergantung pada indikator hemostasis, terapi substitusi (plasma beku segar), disagregasi (curantyl, trental) atau penggunaan obat yang ditujukan untuk mengaktifkan hemostasis dan meningkatkan mikrosirkulasi (dicynone) dilakukan. Pada saat yang sama, terapi antianemik dilakukan. Kontrol ultrasound atas lokasi plasenta.
PADAAKU AKU AKUtrimester kehamilan dengan plasenta previa tanpa keluarnya darah, masalah rawat inap diputuskan secara individual. Jika pasien tinggal di dekat rumah sakit bersalin dan dapat mencapainya dalam 5-10 menit, maka dia dapat diobservasi oleh dokter klinik antenatal hingga 32-33 minggu. Jika tempat tinggal ibu hamil jauh dari institusi medis, dia harus dirawat di rumah sakit lebih awal.
Dengan perdarahan yang banyak, persalinan mendesak diindikasikan -
perut dan operasi caesar di segmen bawah rahim, tanpa memandang usia kehamilan.
Dengan tidak adanya keluarnya darah, kehamilan dapat diperpanjang hingga 37-38 minggu, setelah itu, dengan varian plasenta previa apa pun, untuk mencegah perdarahan masif, operasi caesar dilakukan secara terencana. Selama operasi caesar, terutama bila plasenta terletak di dinding anterior rahim, perdarahan dapat meningkat hingga masif, yang disebabkan oleh pelanggaran kontraktilitas segmen bawah tempat letak plasenta. Penyebab perdarahan juga bisa menjadi perlekatan atau pertambahan plasenta yang padat, yang sering diamati pada patologi ini.
Bila plasenta berada di dinding anterior, dokter berpengalaman bisa melakukan operasi caesar di segmen bawah rahim. Dalam hal ini, perlu dibuat sayatan pada rahim dan plasenta dan dilanjutkan ke samping tanpa mengelupas plasenta dari dinding rahim. Keluarkan janin dengan cepat dan kemudian pisahkan plasenta dari dinding rahim dengan tangan.
Seorang dokter pemula dapat melakukan operasi caesar kopral untuk mengurangi kehilangan darah.
Jika perdarahan masif terjadi selama operasi caesar, yang tidak berhenti setelah menjahit sayatan di rahim dan menyuntikkan obat uterotonika, ligasi arteri iliaka diperlukan. Dengan tidak adanya efek, seseorang harus menggunakan pemusnahan rahim.
Di hadapan pemasangan angiografi, embolisasi arteri uterina dilakukan segera setelah ekstraksi janin untuk mencegah perdarahan masif. Ini sangat berguna untuk diagnosis ultrasonografi rotasi plasenta yang tepat waktu selama kehamilan. Jika ini terdeteksi di meja operasi, kateterisasi arteri uterina dilakukan sebelum operasi perut dan setelah janin diangkat -
embolisasi mereka. Embolisasi arteri uterina memungkinkan untuk melakukan operasi pengawetan organ jika terjadi peningkatan (pertumbuhan ke dalam) plasenta yang sebenarnya: potong bagian segmen bawah dan jahit cacatnya, menjaga rahim. Jika embolisasi vaskular tidak memungkinkan, maka selama pertumbuhan ke dalam, untuk mengurangi kehilangan darah, rahim harus diangkat tanpa memisahkan plasenta.
Selama pengiriman operatif, perangkat untuk reinfusi darah autologous intraoperatif mengumpulkan darah untuk reinfusi berikutnya.
Dengan plasenta previa yang tidak lengkap, tidak adanya perdarahan dengan permulaan persalinan, persalinan dapat dilakukan melalui jalan lahir alami, membuka selaput pada waktu yang tepat, yang mencegah solusio plasenta lebih lanjut. Hal yang sama difasilitasi oleh kepala yang turun ke panggul, yang menekan area terbuka dari situs plasenta ke jaringan rahim. Akibatnya, pendarahan berhenti, dan persalinan selanjutnya berlangsung tanpa komplikasi. Dengan kontraksi lemah atau dengan kepala bergerak di atas pintu masuk panggul setelah amniotomi, pemberian oksitosin intravena (5 IU per 500 ml larutan natrium klorida isotonik) disarankan. Munculnya atau peningkatan perdarahan setelah pembukaan kandung kemih janin merupakan indikasi untuk persalinan operatif dengan operasi caesar.
Dalam kasus presentasi yang tidak lengkap, tidak adanya perdarahan dan kelahiran prematur, tidak dapat hidup (cacat perkembangan yang tidak sesuai dengan kehidupan) atau janin mati setelah amniotomi dan kepala yang dapat digerakkan di atas pintu masuk ke panggul kecil, dimungkinkan untuk menggunakan kulit Ivanov-Gauss- tang kepala. Jika tidak efektif, operasi caesar dilakukan.
Dahulu, pedunkulasi janin digunakan untuk menghentikan solusio plasenta saat serviks belum sepenuhnya melebar (rotasi Brexton Hicks). Operasi yang rumit dan berbahaya bagi ibu dan janin ini dirancang untuk fakta bahwa setelah memutar janin di kaki, bokong akan menekan plasenta ke jaringan rahim, akibatnya pendarahan dapat berhenti.
Dengan plasenta previa pada periode awal pasca operasi atau postpartum, perdarahan uterus dimungkinkan karena:
Hipotensi atau atonia segmen bawah rahim;
Perlekatan ketat sebagian atau pertumbuhan plasenta;
Pecahnya serviks setelah melahirkan melalui jalan lahir alami.
Untuk mencegah pelanggaran kontraktilitas uterus pada akhir kala dua persalinan atau selama operasi caesar setelah ekstraksi janin, agen uterotonika diberikan: oksitosin atau prostaglandin (enzaprost) secara intravena selama 3-4 jam.
Setelah melahirkan melalui jalan lahir alami, serviks harus diperiksa di cermin, karena plasenta previa berkontribusi pada pecahnya.
Terlepas dari metode persalinannya, kehadiran ahli neonatologi diperlukan, karena janin dapat lahir dalam keadaan asfiksia.
Mengingat risiko yang signifikan untuk mengembangkan penyakit radang purulen pada periode pasca operasi, ibu diperlihatkan pemberian profilaksis antibiotik spektrum luas intraoperatif (setelah menjepit tali pusat), yang dilanjutkan pada periode pasca operasi (5-6 hari).
Sejumlah besar wanita menghadapi diagnosis "plasenta rendah". Seringkali hal ini membuat mereka panik, mencari penyebab kondisi tersebut dan obat yang cocok. Tapi apakah plasenta rendah itu berbahaya dan apa itu? Kita perlu mencari tahu.
Setelah pembuahan, sel telur yang telah dibuahi berjalan melalui saluran tuba ke rahim, di mana ia menempel, di mana plasenta terbentuk. Biasanya, telur menempel di bagian bawah rahim, tetapi terkadang jatuh di bawah dan menempel di dinding atau bahkan di dekat faring itu sendiri. Jika plasenta terletak di dekat serviks, kita dapat berbicara tentang plasenta rendah, tetapi jika menutupi faring - tentang presentasi.
Perbedaan antara plasenta rendah dan normal (Video)
Plasenta atau yang disebut tempat anak adalah organ sementara yang muncul pada wanita hanya selama kehamilan. Penting untuk mengomunikasikan tubuh anak dengan tubuh ibu dan memberinya semua zat yang diperlukan. Dari plasentalah anak menerima nutrisi dan oksigen, dan produk pembusukan dikeluarkan melaluinya.
Salah satu tugas plasenta adalah mencegah konflik imunologis antara ibu dan anak. Pada saat yang sama, ia mengeluarkan hormon yang diperlukan untuk kedua organisme.
Dari luar, plasenta terlihat seperti cakram yang menempel di dinding rahim. Diameternya sekitar 15 sentimeter, dan beratnya sekitar setengah kilogram. Dari sisi janin dan dari sisi rahim, plasenta ditutupi dengan pelat khusus, di antaranya terdapat banyak pembuluh darah.
Tempat perlekatan plasenta sangat penting. Biasanya, itu menempel di bagian bawah rahim atau di sebelahnya. Di tempat ini terdapat banyak pembuluh darah yang menciptakan kondisi yang menguntungkan untuk pembentukan aliran darah uteroplasenta yang optimal dan nutrisi embrio. Tetapi terkadang plasenta menempel di bawah level optimal, bahkan mungkin di segmen bawah rahim - fenomena ini disebut plasenta rendah. Saat disajikan, itu dipasang di bagian paling bawah dan menutupi faring.
Ada tiga jenis plasenta previa yang umum:
- dengan presentasi parsial, sebagian plasenta menutupi serviks rahim;
- dengan presentasi penuh, plasenta terletak di seberang os internal dan menutupinya sepenuhnya, memisahkan rahim dan saluran serviks;
- Plasentasi serviks adalah situasi yang jarang terjadi ketika plasenta menempel di tanah genting dan serviks.
Semakin kuat plasenta tumpang tindih dengan serviks, semakin berbahaya situasinya bagi ibu dan anak.
Apa bahayanya?
Semua orang tahu bahwa plasenta rendah itu berbahaya. Tapi apa bahayanya? Plasenta rendah sebenarnya ada di bawah bayi. Saat kehamilan berlanjut, bayi tumbuh, beratnya bertambah, dan dengan itu tekanan pada plasenta. Gerakan bayi menjadi lebih aktif, yang menyebabkan guncangan pada plasenta. Selain itu, tekanan padanya meningkat dengan gerakan wanita yang terlalu aktif. Dan tekanan kuat pada plasenta dapat menyebabkan perdarahan.
Di bagian bawah rahim, tempat biasanya menempel plasenta, terdapat lebih banyak pembuluh darah, sehingga lebih banyak peluang untuk memberi makan janin. Keterikatan yang salah dapat mengancam kekurangan oksigen dan nutrisi.
Plasenta previa sangat berbahaya saat melahirkan. Dalam posisi ini, operasi caesar biasanya dianjurkan untuk mencegah solusio plasenta prematur dan perdarahan hebat. Itulah sebabnya wanita dengan letak plasenta yang rendah di LCD diawasi dengan sangat ketat. Manajemen kehamilan dan persalinan yang tepat, serta perilaku yang benar dari wanita itu sendiri, meminimalkan semua risiko.
Fitur dari perjalanan kehamilan
Penempelan plasenta yang rendah dapat mempersulit jalannya kehamilan, karena secara signifikan meningkatkan kemungkinan solusio plasenta. Selama kehamilan, segmen bawahnya tumbuh dan bisa membesar, yang penuh dengan perpindahan janin. Dalam hal ini, plasenta tetap pada tempatnya. Ini dapat menyebabkan munculnya detasemen. Kondisi ini tidak diragukan lagi berbahaya, tetapi dalam banyak kasus sama sekali tidak fatal.
Harus dipahami bahwa setiap kehamilan membutuhkan kehati-hatian dan penurunan intensitas aktivitas fisik. Kehamilan dengan perlekatan plasenta yang rendah membutuhkan kehati-hatian ganda, karena kemungkinan pelepasan dan perdarahan tinggi. Saat menempelkan plasenta pada jarak beberapa sentimeter dari os internal rahim, tidak hanya aktivitas fisik yang kuat yang harus dikecualikan, tetapi juga pengangkatan benda apa pun yang lebih berat dari 3-5 kg, karena hal ini dapat merangsang ketegangan rahim. dinding perut. Di antara bentuk aktivitas fisik, jalan santai di udara segar bisa direkomendasikan.
Jika plasenta menghalangi os internal, pembatasannya akan semakin besar. Penting untuk mengecualikan tidak hanya pekerjaan fisik, tetapi juga kontak seksual, serta stres apa pun. Penting untuk memantau kesejahteraan dan sekresi Anda. Jika darah muncul di dalamnya, Anda harus segera pergi ke rumah sakit.
Tetapi Anda tidak perlu panik. Jika pada USG terencana pada 19-20 minggu mereka mengatakan bahwa ada perlekatan plasenta yang rendah tanpa tumpang tindih dengan faring bagian dalam, maka Anda perlu tenang dan menunggu, mengikuti semua anjuran dokter. Dalam kebanyakan kasus, sebelum 30-35 minggu, plasenta naik. Ini tidak berarti bahwa dia merangkak di atas rahim - tempat perlekatannya tetap sama, hanya rahim yang diregangkan, dan tempat ini mungkin lebih tinggi dari sebelumnya.
Ciri-ciri persalinan dengan plasentasi dan presentasi rendah
Insersi plasenta yang rendah tanpa oklusi os uterus interna tidak menjadi masalah dalam persalinan. Anda bisa melahirkan secara alami dan biasanya tidak ada perbedaan dengan persalinan lainnya. Masalah muncul jika plasenta menyumbat faring. Mengapa demikian?
Biasanya, saat melahirkan, bayi terus menyusu melalui tali pusat dan plasenta hingga keluar dan mulai bernapas sendiri, namun setelah itu, hubungan dengan plasenta tetap ada. Seorang anak keluar dari rahim ibunya, dan tempat anak itu masih tetap di dalam rahim. Setelah bayi lahir, plasenta keluar dari tubuh ibu. Itu tidak lagi diperlukan, jadi ada proses pengelupasan yang tidak menyakitkan dan tidak berbahaya.
Lokasi plasenta setelah melahirkan
Jika plasenta berada di antara bayi dan faring, maka pada saat pembukaan serviks dapat terkelupas atau lepas terlebih dahulu, yang akan menyebabkan perdarahan. Ternyata situasi ketika anak tidak bisa keluar karena plasenta menghalangi jalan keluar dan tidak membiarkan serviks terbuka. Dan pembukaan CMM menyebabkan pendarahan hebat, yang berujung pada kematian anak dan ibu. Oleh karena itu, dengan plasenta previa, operasi caesar terencana dilakukan. Dengan operasi yang dilakukan dengan benar, risiko bagi ibu dan anak menjadi minimal.
Situasi paling berbahaya adalah plasentasi serviks atau kehamilan serviks. Untungnya, patologi seperti itu sangat jarang, karena satu-satunya cara yang benar untuk menyelamatkan nyawa wanita dalam situasi ini adalah dengan mengangkat rahim bersamaan dengan kehamilan. Setiap upaya untuk mengeluarkan janin dari rahim menyebabkan perdarahan hebat, yang merupakan ancaman yang terlalu kuat.
Cara pencegahan dan pengobatan
Meskipun perlekatan plasenta yang rendah disebut patologi, sebenarnya itu lebih merupakan ciri. Sampai saat ini, dokter belum memiliki jawaban pasti mengapa plasenta menempel di tempat yang salah, sehingga tidak ada pembicaraan tentang pencegahan apapun. Jika dokter kandungan mengatakan bahwa plasenta tetap lebih rendah dari yang seharusnya, maka tidak perlu gugup, Anda hanya perlu menerimanya sebagai fakta dan sebagai panduan untuk mengoptimalkan gaya hidup Anda.
Salah satu kemungkinan penyebab pelekatan plasenta yang tidak tepat, dokter menyebut adanya bekas luka atau kerusakan lain di tempat lokalisasi normalnya, jadi ada baiknya mengobati semua penyakit tepat waktu dan berusaha menghindari prosedur pembedahan yang tidak perlu, seperti aborsi.
Mengenai perawatan, tidak banyak yang bisa disarankan di sini. Faktanya adalah tidak ada prosedur yang meningkatkan plasenta, serta obat-obatan.. Anda perlu memahami bahwa itu adalah tempatnya. Seringkali, wanita hamil disarankan untuk berbaring dengan kaki di atas - konon ini akan membantu plasenta naik. Sekarang mari kita pikirkan, apakah kita akan menggantung terbalik, telinga kita akan turun? Tidak, dan plasenta tidak akan bergerak kemana-mana. Satu-satunya cara untuk mengangkatnya adalah dengan menunggu hingga rahim membesar dan tempat menempelnya plasenta lebih tinggi dari sebelumnya.
 Sangat sering, wanita dengan plasenta rendah disarankan untuk berbaring "untuk pengawetan". Mengingat penyakit ini belum ada obatnya, satu-satunya tujuan dari “pelestarian” tersebut adalah untuk mengontrol perempuan dan mencegahnya dari menyakiti dirinya sendiri. Jika Anda yakin dapat mengoptimalkan gaya hidup dan segera pergi ke rumah sakit saat Anda muncul, rawat inap tidak diperlukan.
Sangat sering, wanita dengan plasenta rendah disarankan untuk berbaring "untuk pengawetan". Mengingat penyakit ini belum ada obatnya, satu-satunya tujuan dari “pelestarian” tersebut adalah untuk mengontrol perempuan dan mencegahnya dari menyakiti dirinya sendiri. Jika Anda yakin dapat mengoptimalkan gaya hidup dan segera pergi ke rumah sakit saat Anda muncul, rawat inap tidak diperlukan.
terima kasih
Situs ini menyediakan informasi referensi hanya untuk tujuan informasi. Diagnosis dan pengobatan penyakit harus dilakukan di bawah pengawasan seorang spesialis. Semua obat memiliki kontraindikasi. Nasihat ahli diperlukan!
Plasenta previa - definisi
presentasi plasenta(plasenta praevia - lat.) adalah istilah yang digunakan dalam kebidanan, yang mengacu pada berbagai pilihan lokasi organ di daerah serviks. Artinya plasenta terletak di bagian bawah rahim dan tumpang tindih dengan jalan lahir. Lokasi di jalan janin yang dilahirkan mencerminkan penunjukan presentasi Latin - plasenta praevia, di mana kata "praevia" terdiri dari dua: preposisi pertama "prae" dan akar kata kedua "via". "Prae" artinya "sebelum" dan "via" artinya jalan. Jadi, terjemahan literal dari istilah plasenta previa secara harfiah berarti "plasenta yang terletak di jalan janin".Plasenta previa saat ini mengacu pada patologi kehamilan, dan pada usia kehamilan 37-40 minggu terjadi pada 0,2-3,0% kasus. Pada tahap awal kehamilan, plasenta previa lebih sering terjadi (hingga 5 - 10% kasus), namun, saat janin tumbuh dan berkembang, rahim meregang, dan tempat anaknya bergerak lebih jauh dari daerah serviks. Dokter kandungan menyebut proses ini "migrasi plasenta".
Untuk memahami esensi dari letak patologis plasenta, yang disebut previa, perlu dibayangkan struktur rahim, yang secara konvensional dibagi menjadi tubuh, bagian bawah dan leher. Serviks terletak di bagian bawah organ, dan bagian luarnya diturunkan ke dalam vagina. Bagian atas rahim, yang merupakan platform horizontal tepat di seberang serviks, disebut fundus. Dan dinding samping yang terletak di antara bagian bawah dan leher rahim disebut badan rahim.
Serviks adalah sejenis silinder jaringan otot yang dikompresi rapat dengan lubang di dalamnya, yang disebut saluran serviks. Jika silinder ini diregangkan lebarnya, maka saluran serviks akan melebar secara signifikan, membentuk lubang dengan diameter 9-11 cm, di mana anak dapat keluar dari rahim saat melahirkan. Di luar persalinan, serviks robek dengan kencang, dan lubang di dalamnya sangat sempit. Untuk memvisualisasikan peran fisiologis serviks, gambarlah tas yang diikat dengan tali secara mental. Bagian yang diikat dengan tali itulah leher rahim yang terkompresi sangat erat yang menjaga agar isi kantong tidak keluar. Sekarang balikkan tas ini sehingga bagian yang diikat dengan tali menghadap ke lantai. Dalam bentuk ini, tas benar-benar mengulangi lokasi bagian rahim dan mencerminkan peran serviks. Rahim di perut wanita letaknya persis seperti ini: bagian bawah di atas, dan serviks di bagian bawah.
Saat melahirkan, serviks terbuka (mengembang) di bawah aksi kontraksi, menghasilkan lubang yang bisa dilalui bayi. Sehubungan dengan gambar tas, proses membuka leher rahim sama saja dengan melepaskan tali yang mengencangkan bukaannya. Akibat "pembukaan" tas tersebut, semua yang ada di dalamnya akan rontok. Tetapi jika Anda membuka ikatan bukaan tas dan pada saat yang sama mengganti semacam penghalang di depannya, maka isinya akan tetap berada di dalam, karena tidak bisa lepas begitu saja. Dengan cara yang sama, seorang anak tidak akan bisa dilahirkan jika ada penghalang di jalurnya, di lokasi pembukaan serviks. Kendala inilah yang justru menjadi kendala plasenta yang terletak di daerah serviks. Dan lokasinya, yang mengganggu jalannya normal dari tindakan kelahiran, disebut plasenta previa.
Dengan plasenta previa, kematian neonatal yang tinggi tercatat, berkisar antara 7 hingga 25% kasus, tergantung pada peralatan teknis rumah sakit bersalin. Kematian bayi yang tinggi pada plasenta previa disebabkan oleh relatif tingginya kejadian kelahiran prematur, insufisiensi fetoplasenta dan posisi janin yang tidak normal di dalam rahim. Selain kematian bayi yang tinggi, plasenta previa dapat menyebabkan komplikasi yang mengerikan - perdarahan pada seorang wanita, dimana sekitar 3% wanita hamil meninggal. Karena bahaya kematian bayi dan ibu maka plasenta previa disebut sebagai patologi kehamilan.
Jenis plasenta previa dan ciri-cirinya
Bergantung pada ciri spesifik lokasi plasenta di daerah serviks, ada beberapa jenis presentasi. Saat ini, ada dua klasifikasi utama plasenta previa. Yang pertama didasarkan pada penentuan lokasinya selama kehamilan dengan menggunakan USG transvaginal (ultrasound). Klasifikasi kedua didasarkan pada penentuan posisi plasenta selama persalinan ketika serviks melebar 4 cm atau lebih Perlu diingat bahwa derajat dan jenis presentasi dapat berubah seiring dengan pertumbuhan rahim atau saat pelebaran serviks meningkat. .Berdasarkan data ultrasonografi transvaginal yang dilakukan selama kehamilan, jenis akliksitas plasenta berikut ini dibedakan:
1.
Presentasi penuh;
2.
Presentasi tidak lengkap;
3.
Presentasi rendah (posisi rendah).
Plasenta previa lengkap
 Plasenta previa lengkap (plasenta praevia totalis - lat.). Dalam hal ini, plasenta sepenuhnya menutupi pembukaan bagian dalam serviks (os bagian dalam). Artinya, meskipun serviks terbuka penuh, bayi tidak akan bisa masuk ke jalan lahir, karena plasenta akan menghalangi jalan, menghalangi jalan keluar sepenuhnya dari rahim. Tegasnya, persalinan secara alami dengan plasenta previa penuh tidak mungkin dilakukan. Satu-satunya pilihan untuk melahirkan dalam situasi ini adalah operasi caesar. Lokasi plasenta ini dicatat pada 20 - 30% dari jumlah total kasus presentasi, dan merupakan yang paling berbahaya dan tidak menguntungkan dalam hal risiko komplikasi, kematian anak dan ibu.
Plasenta previa lengkap (plasenta praevia totalis - lat.). Dalam hal ini, plasenta sepenuhnya menutupi pembukaan bagian dalam serviks (os bagian dalam). Artinya, meskipun serviks terbuka penuh, bayi tidak akan bisa masuk ke jalan lahir, karena plasenta akan menghalangi jalan, menghalangi jalan keluar sepenuhnya dari rahim. Tegasnya, persalinan secara alami dengan plasenta previa penuh tidak mungkin dilakukan. Satu-satunya pilihan untuk melahirkan dalam situasi ini adalah operasi caesar. Lokasi plasenta ini dicatat pada 20 - 30% dari jumlah total kasus presentasi, dan merupakan yang paling berbahaya dan tidak menguntungkan dalam hal risiko komplikasi, kematian anak dan ibu. Plasenta previa tidak lengkap (sebagian).
 Dengan presentasi tidak lengkap (parsial) (plasenta praevia partialis), plasenta hanya menutupi pembukaan internal serviks hanya sebagian, menyisakan area kecil yang bebas dari diameter totalnya. Plasenta previa parsial dapat dibandingkan dengan sumbat yang menutupi sebagian diameter pipa, mencegah air mengalir secepat mungkin. Disebut juga presentasi tidak lengkap adalah letak bagian bawah plasenta di ujung paling tepi bukaan serviks. Artinya, tepi terendah plasenta dan dinding bukaan bagian dalam serviks berada pada level yang sama.
Dengan presentasi tidak lengkap (parsial) (plasenta praevia partialis), plasenta hanya menutupi pembukaan internal serviks hanya sebagian, menyisakan area kecil yang bebas dari diameter totalnya. Plasenta previa parsial dapat dibandingkan dengan sumbat yang menutupi sebagian diameter pipa, mencegah air mengalir secepat mungkin. Disebut juga presentasi tidak lengkap adalah letak bagian bawah plasenta di ujung paling tepi bukaan serviks. Artinya, tepi terendah plasenta dan dinding bukaan bagian dalam serviks berada pada level yang sama. Dengan plasenta previa yang tidak lengkap di bagian sempit lumen serviks, kepala bayi biasanya tidak dapat lewat, oleh karena itu, persalinan alami pada sebagian besar kasus tidak mungkin dilakukan. Frekuensi kemunculan jenis presentasi ini adalah dari 35 hingga 55% kasus.
Plasenta previa rendah (inferior).
 Dalam situasi ini, plasenta terletak pada jarak 7 sentimeter atau kurang dari batas pintu masuk saluran serviks, tetapi tidak mencapainya. Artinya, area faring internal serviks (pintu masuk ke kanal serviks) dengan presentasi rendah tidak ditangkap dan tidak tumpang tindih dengan bagian plasenta. Dengan latar belakang plasenta previa yang rendah, persalinan alami dimungkinkan. Varian patologi ini adalah yang paling disukai dalam hal risiko komplikasi dan kehamilan.
Dalam situasi ini, plasenta terletak pada jarak 7 sentimeter atau kurang dari batas pintu masuk saluran serviks, tetapi tidak mencapainya. Artinya, area faring internal serviks (pintu masuk ke kanal serviks) dengan presentasi rendah tidak ditangkap dan tidak tumpang tindih dengan bagian plasenta. Dengan latar belakang plasenta previa yang rendah, persalinan alami dimungkinkan. Varian patologi ini adalah yang paling disukai dalam hal risiko komplikasi dan kehamilan. Menurut hasil USG, dalam beberapa tahun terakhir, untuk praktik klinis, dokter kandungan semakin tidak memilih jenisnya, tetapi derajat plasenta previa selama kehamilan, yang didasarkan pada jumlah tumpang tindih pembukaan internal serviks. Hari ini, menurut USG, empat derajat plasenta previa berikut ini dibedakan:
- saya gelar- plasenta terletak di daerah pembukaan serviks, tetapi ujungnya setidaknya berjarak 3 cm dari faring (secara kondisional sesuai dengan plasenta previa rendah);
- gelar II- bagian bawah plasenta terletak secara harfiah di tepi pintu masuk ke saluran serviks, tetapi tidak tumpang tindih (secara kondisional sesuai dengan plasenta previa yang tidak lengkap);
- derajat III- bagian bawah plasenta memblokir pintu masuk ke saluran serviks sepenuhnya. Dalam hal ini, sebagian besar plasenta terletak di salah satu dinding (anterior atau posterior) rahim, dan hanya sebagian kecil yang menutup pintu masuk ke saluran serviks (secara kondisional sesuai dengan plasenta previa lengkap);
- gelar IV- plasenta terletak sepenuhnya di segmen bawah rahim dan menghalangi pintu masuk ke saluran serviks dengan bagian tengahnya. Pada saat yang sama, bagian identik dari plasenta terletak di dinding anterior dan posterior rahim (secara kondisional sesuai dengan plasenta previa lengkap).
Selain itu, apa yang disebut klasifikasi klinis plasenta previa telah digunakan sejak lama, berdasarkan penentuan lokasinya saat melahirkan ketika serviks melebar 4 cm atau lebih. Berdasarkan pemeriksaan vagina saat melahirkan, jenis plasenta previa berikut ini dibedakan:
- Plasenta previa sentral (plasenta previa sentralis);
- Presentasi lateral plasenta (plasenta praevia lateralis);
- Plasenta previa marginal (plasenta praevia marginalis).
Plasenta previa sentral
Dalam hal ini, pintu masuk ke saluran serviks dari sisi rahim benar-benar tersumbat oleh plasenta, saat meraba permukaannya dengan jari yang dimasukkan ke dalam vagina, dokter tidak dapat menentukan selaput janin. Persalinan alami dengan plasenta previa sentral tidak mungkin dilakukan, dan satu-satunya cara untuk melahirkan anak dalam situasi seperti itu adalah operasi caesar. Secara relatif, presentasi sentral plasenta, yang ditentukan selama pemeriksaan vagina saat melahirkan, sesuai dengan derajat lengkap, serta derajat III atau IV menurut hasil ultrasonografi.Plasenta previa lateral
Dalam hal ini, selama pemeriksaan vagina, dokter menentukan bagian plasenta yang menutup pintu masuk ke saluran serviks, dan selaput janin kasar yang terletak di sebelahnya. Plasenta previa lateral, ditentukan dengan pemeriksaan vagina, sesuai dengan hasil USG derajat tidak lengkap (parsial) atau II-III.Plasenta previa marginal
 Selama pemeriksaan vagina, dokter hanya menentukan selaput kasar janin yang menonjol ke dalam lumen saluran serviks, dan plasenta terletak di ujung faring bagian dalam. Plasenta previa marginal, ditentukan dengan pemeriksaan vagina, sesuai dengan hasil USG tidak lengkap (parsial) atau derajat I-II.
Selama pemeriksaan vagina, dokter hanya menentukan selaput kasar janin yang menonjol ke dalam lumen saluran serviks, dan plasenta terletak di ujung faring bagian dalam. Plasenta previa marginal, ditentukan dengan pemeriksaan vagina, sesuai dengan hasil USG tidak lengkap (parsial) atau derajat I-II. Plasenta previa posterior (plasenta previa di dinding posterior)
Kondisi ini merupakan kasus khusus presentasi tidak lengkap atau rendah, di mana bagian utama plasenta menempel pada dinding belakang rahim.Plasenta previa anterior (plasenta previa di dinding anterior)
Kondisi ini juga merupakan kasus khusus presentasi tidak lengkap atau rendah, di mana bagian utama plasenta menempel pada dinding anterior rahim. Penempelan plasenta ke dinding anterior rahim bukanlah patologi, tetapi mencerminkan varian dari norma.Dalam kebanyakan kasus, plasenta previa anterior dan posterior ditentukan oleh hasil USG hingga 26-27 minggu kehamilan, yang dapat bermigrasi dalam 6-10 minggu dan kembali ke posisi normalnya pada saat persalinan.
Plasenta previa - penyebab
Plasenta terbentuk di bagian rahim tempat sel telur janin menempel. Karena itu, jika sel telur menempel di dinding bawah rahim, maka plasenta akan terbentuk di bagian organ ini. Tempat pelekatan "dipilih" oleh sel telur janin, dan ia mencari bagian rahim yang memiliki kondisi yang paling menguntungkan untuk kelangsungan hidupnya (endometrium tebal yang baik, tidak adanya neoplasma dan bekas luka, dll.). Jika karena alasan tertentu endometrium terbaik berakhir di segmen bawah rahim, maka sel telur janin akan menempel di sana, dan selanjutnya akan menyebabkan plasenta previa.Alasan perlekatan sel telur janin di segmen bawah rahim dan pembentukan plasenta previa selanjutnya disebabkan oleh berbagai faktor, yang tergantung pada sifat aslinya, dapat dibagi menjadi dua kelompok besar:
1.
Faktor rahim (tergantung wanita);
2.
Faktor janin (tergantung karakteristik sel telur janin).
Faktor rahim- ini adalah berbagai perubahan patologis pada selaput lendir rahim (endometrium), terbentuk selama penyakit radang (endometritis, dll.) atau manipulasi intrauterin (aborsi, kuretase diagnostik, operasi caesar, dll.). Faktor janin adalah penurunan aktivitas enzim di selaput sel telur janin, yang memungkinkannya ditanamkan di mukosa rahim. Karena kurangnya aktivitas enzim, sel telur "tergelincir" melewati bagian bawah dan dinding rahim dan tertanam hanya di bagian bawahnya.
Saat ini, penyebab uterus plasenta previa meliputi kondisi berikut:
- Setiap intervensi bedah pada rahim di masa lalu (aborsi, operasi caesar, pengangkatan fibroid, dll.);
- Persalinan yang berlangsung dengan komplikasi;
- Anomali pada struktur rahim;
- Keterbelakangan rahim;
- insufisiensi Isthmic-serviks;
- Kehamilan ganda (kembar, kembar tiga, dll.);
- Endokervisitis.
Untuk alasan yang bermanfaat plasenta previa meliputi faktor-faktor berikut:
- Penyakit radang pada organ genital (adneksa, salpingitis, hidrosalpinx, dll.);
- Riwayat kebidanan yang terbebani (aborsi, kuretase diagnostik, persalinan sulit di masa lalu);
- Ditransfer di masa lalu setiap intervensi bedah pada rahim;
- Gangguan neuro-endokrin pada pengaturan fungsi menstruasi;
- Keterbelakangan organ genital;
- Penyakit radang pada organ genital;
- fibroid rahim;
- endometriosis;
- Patologi serviks.
Diagnosis Plasenta Previa
Diagnosis plasenta previa mungkin didasarkan pada manifestasi klinis yang khas atau pada hasil studi objektif (USG dan pemeriksaan vagina bimanual). Tanda-tanda plasenta previa adalah sebagai berikut:- Keluarnya darah dari saluran kelamin berwarna merah cerah dengan rahim yang benar-benar tidak nyeri dan rileks;
- Posisi tinggi bagian bawah rahim (indikatornya lebih besar dari yang khas untuk periode kehamilan tertentu);
- Posisi janin yang salah di dalam rahim (presentasi janin sungsang atau posisi melintang);
- Kebisingan aliran darah melalui pembuluh plasenta, dapat dibedakan dengan jelas oleh dokter selama auskultasi (mendengarkan) segmen bawah rahim.
Jika USG tidak memungkinkan, maka dokter melakukan pemeriksaan vagina yang sangat lembut, akurat dan hati-hati untuk memastikan diagnosis plasenta previa. Dengan plasenta previa, dokter kandungan merasakan jaringan sepon plasenta dan selaput janin yang kasar dengan ujung jari.
Jika seorang wanita tidak memiliki manifestasi klinis plasenta previa, yaitu patologinya asimtomatik, maka hal itu terdeteksi selama pemeriksaan ultrasonografi, yang wajib dilakukan pada usia kehamilan 12, 20 dan 30 minggu.
Berdasarkan data USG, dokter memutuskan apakah mungkin melakukan pemeriksaan vagina pada wanita ini di masa mendatang. Jika plasenta previa selesai, maka pemeriksaan ginekologi dua tangan standar tidak dapat dilakukan, dalam keadaan apa pun. Dengan jenis presentasi lain, Anda hanya dapat memeriksa wanita dengan sangat hati-hati melalui vagina.
diagnostik ultrasonografi
 Diagnosis USG plasenta previa saat ini merupakan metode yang paling informatif dan teraman untuk mendeteksi patologi ini. Ultrasonografi juga memungkinkan Anda untuk mengklarifikasi jenis presentasi (penuh atau sebagian), mengukur luas dan ketebalan plasenta, menentukan strukturnya, dan mengidentifikasi area pelepasan, jika ada. Untuk menentukan berbagai karakteristik plasenta, termasuk presentasi, ultrasonografi harus dilakukan dengan pengisian kandung kemih yang sedang.
Diagnosis USG plasenta previa saat ini merupakan metode yang paling informatif dan teraman untuk mendeteksi patologi ini. Ultrasonografi juga memungkinkan Anda untuk mengklarifikasi jenis presentasi (penuh atau sebagian), mengukur luas dan ketebalan plasenta, menentukan strukturnya, dan mengidentifikasi area pelepasan, jika ada. Untuk menentukan berbagai karakteristik plasenta, termasuk presentasi, ultrasonografi harus dilakukan dengan pengisian kandung kemih yang sedang. Jika plasenta previa terdeteksi, maka secara berkala, dengan selang waktu 1 hingga 3 minggu, pemindaian ultrasound dilakukan untuk menentukan tingkat migrasinya (pergerakan di sepanjang dinding rahim lebih tinggi). Untuk menentukan posisi plasenta dan menilai kemungkinan melakukan persalinan alami, disarankan untuk melakukan USG pada tahap kehamilan berikut - pada 16, 24 - 25 dan 34 - 36 minggu. Namun jika ada kesempatan dan keinginan, maka USG bisa dilakukan setiap minggu.
Plasenta previa - gejala
Gejala utama plasenta previa adalah perdarahan berulang tanpa rasa sakit dari saluran genital.Pendarahan dengan plasenta previa
Pendarahan dengan plasenta previa dapat berkembang pada waktu kehamilan yang berbeda - dari 12 minggu hingga kelahiran, tetapi paling sering terjadi pada paruh kedua kehamilan karena peregangan dinding rahim yang kuat. Dengan plasenta previa, perdarahan hingga 30 minggu diamati pada 30% wanita hamil, dalam jangka waktu 32-35 minggu juga pada 30%, dan pada 30% wanita sisanya muncul setelah 35 minggu atau pada awal persalinan. Secara umum, dengan plasenta previa, perdarahan selama kehamilan terjadi pada 34% wanita, dan saat melahirkan - pada 66%. Selama 3 sampai 4 minggu terakhir kehamilan, ketika rahim berkontraksi sangat kuat, perdarahan dapat meningkat.Pendarahan dengan plasenta previa disebabkan oleh pelepasan sebagiannya, yang terjadi saat dinding rahim meregang. Dengan terlepasnya sebagian kecil plasenta, pembuluh darahnya terbuka, dari mana darah merah cerah mengalir.
Berbagai faktor dapat memicu perdarahan dengan plasenta previa, seperti olahraga berlebihan, batuk parah, pemeriksaan vagina, kunjungan sauna, hubungan seksual, buang air besar dengan mengejan kuat, dll.
Bergantung pada jenis plasenta previa, jenis perdarahan berikut dibedakan:
- Pendarahan yang tiba-tiba, banyak dan tidak menyakitkan, sering terjadi pada malam hari, ketika seorang wanita bangun secara harfiah "dalam genangan darah" adalah karakteristik dari plasenta previa lengkap. Pendarahan seperti itu dapat berhenti tiba-tiba seperti yang dimulai, atau dapat berlanjut dalam bentuk pelepasan yang sedikit.
- Timbulnya perdarahan pada hari-hari terakhir kehamilan atau saat melahirkan merupakan ciri khas plasenta previa yang tidak lengkap.
Mengingat episode perdarahan berulang dengan plasenta previa, wanita hamil dengan patologi ini hampir selalu mengalami anemia berat, kurangnya volume darah yang bersirkulasi (BCC) dan tekanan darah rendah (hipotensi). Tanda-tanda nonspesifik ini juga dapat dianggap sebagai gejala plasenta previa.
Juga, tanda-tanda berikut dianggap sebagai gejala tidak langsung dari plasenta previa:
- Presentasi janin yang salah (miring, melintang, gluteal);
- Berdiri tinggi dari bagian bawah rahim;
- Mendengarkan kebisingan darah di pembuluh darah di tingkat segmen bawah rahim.
Apa yang mengancam plasenta previa - kemungkinan komplikasi
 Plasenta previa dapat mengancam perkembangan komplikasi berikut:
Plasenta previa dapat mengancam perkembangan komplikasi berikut: - Ancaman penghentian kehamilan;
- Anemia defisiensi besi;
- Lokasi janin yang salah di dalam rahim (miring atau melintang);
- Presentasi bokong atau kaki janin;
- Hipoksia janin kronis;
- Perkembangan janin yang tertunda;
- Insufisiensi fetoplasenta.
Preeklampsia pada plasenta previa disebabkan oleh ketidakmungkinan invasi kedua trofoblas ke dalam endometrium, karena di segmen bawah rahim selaput lendir tidak padat dan cukup tebal untuk menembus vili tambahan ke dalamnya. Yaitu, pelanggaran pertumbuhan normal plasenta selama presentasinya memicu preeklampsia, yang pada gilirannya meningkatkan keparahan dan meningkatkan frekuensi perdarahan.
Insufisiensi fetoplasenta disebabkan oleh fakta bahwa suplai darah ke segmen bawah rahim relatif rendah dibandingkan dengan fundus atau tubuh, akibatnya suplai darah ke plasenta tidak mencukupi. Aliran darah yang buruk menyebabkan jumlah oksigen dan nutrisi yang mencapai janin tidak mencukupi dan, oleh karena itu, tidak memenuhi kebutuhannya. Dengan latar belakang kekurangan oksigen dan nutrisi yang kronis, hipoksia dan retardasi pertumbuhan janin terbentuk.
Anemia defisiensi besi disebabkan oleh perdarahan periodik yang terus berulang. Dengan latar belakang kehilangan darah kronis pada seorang wanita, selain anemia, defisiensi volume darah sirkulasi (BCV) dan faktor koagulasi terbentuk, yang dapat menyebabkan perkembangan DIC dan syok hipovolemik saat melahirkan.
Posisi anak yang salah atau presentasi bokongnya disebabkan oleh fakta bahwa di bagian bawah rahim tidak terdapat cukup ruang kosong untuk menampung kepala, karena ditempati oleh plasenta.
Plasenta previa - prinsip pengobatan
 Sayangnya, saat ini belum ada pengobatan khusus yang dapat mengubah tempat perlekatan dan letak plasenta di dalam rahim. Oleh karena itu, terapi plasenta previa ditujukan untuk menghentikan perdarahan dan mempertahankan kehamilan selama mungkin - idealnya hingga saat jatuh tempo.
Sayangnya, saat ini belum ada pengobatan khusus yang dapat mengubah tempat perlekatan dan letak plasenta di dalam rahim. Oleh karena itu, terapi plasenta previa ditujukan untuk menghentikan perdarahan dan mempertahankan kehamilan selama mungkin - idealnya hingga saat jatuh tempo. Dengan plasenta previa selama kehamilan, seorang wanita harus memperhatikan rejimen perlindungan yang bertujuan menghilangkan berbagai faktor yang dapat memicu perdarahan. Artinya, seorang wanita perlu membatasi aktivitas fisiknya, tidak melompat dan berkendara di jalan bergelombang, tidak terbang dengan pesawat terbang, tidak berhubungan seks, menghindari stres, tidak mengangkat beban, dll. Di waktu luang Anda, Anda harus berbaring telentang dengan kaki terangkat, misalnya di dinding, di atas meja, di belakang sofa, dll. Posisi "berbaring telentang dengan kaki terangkat" harus dilakukan di setiap kesempatan, lebih memilihnya daripada hanya duduk di kursi, di kursi berlengan, dll.
Setelah 24 minggu, jika perdarahan tidak berat dan berhenti dengan sendirinya, wanita tersebut harus menerima pengobatan konservatif yang bertujuan untuk mempertahankan kehamilan hingga 37-38 minggu. Terapi plasenta previa terdiri dari penggunaan obat-obatan berikut:
- Obat tokolitik dan antispasmodik yang meningkatkan peregangan segmen bawah rahim (misalnya Ginipral, No-shpa, Papaverine, dll.);
- Sediaan besi untuk pengobatan anemia (misalnya, Sorbifer Durules, Ferrum Lek, Tardiferon, Totem, dll.);
- Obat untuk memperlancar suplai darah ke janin (Ascorutin, Curantil, Vitamin E, asam folat, Trental, dll).
- Injeksi intramuskular 20 - 25% magnesium, 10 ml;
- Magne B6 2 tablet dua kali sehari;
- No-shpa 1 tablet tiga kali sehari;
- Partusisten 5 mg empat kali sehari;
- Sorbifer atau Tardiferon 1 tablet dua kali sehari;
- Vitamin E dan asam folat 1 tablet tiga kali sehari.
Untuk pengobatan insufisiensi plasenta dan pencegahan hipoksia janin, agen berikut digunakan:
- Trental diberikan secara intravena atau diminum sebagai tablet;
- Curantyl minum 25 mg 2-3 kali sehari satu jam sebelum makan;
- Vitamin E minum 1 tablet per hari;
- Vitamin C minum 0,1 - 0,3 g tiga kali sehari;
- Cocarboxylase diberikan secara intravena dengan dosis 0,1 g dalam larutan glukosa;
- Asam folat diminum secara oral dengan dosis 400 mcg per hari;
- Actovegin minum 1 - 2 tablet per hari;
- Glukosa diberikan secara intravena.
Jika, selama plasenta previa, terjadi perdarahan hebat dan terus-menerus yang tidak dapat dihentikan dalam beberapa jam, maka operasi caesar darurat dilakukan, yang diperlukan untuk menyelamatkan nyawa wanita tersebut. Dalam situasi seperti itu, kepentingan janin tidak dipikirkan, karena upaya mempertahankan kehamilan dengan latar belakang perdarahan hebat selama plasenta previa akan menyebabkan kematian baik anak maupun wanita tersebut. Operasi caesar darurat dengan plasenta previa dilakukan sesuai dengan indikasi berikut:
- Pendarahan berulang, di mana volume darah yang hilang lebih dari 200 ml;
- Kehilangan darah yang sedikit secara teratur dengan latar belakang anemia berat dan tekanan darah rendah;
- Pendarahan satu tahap, di mana volume darah yang hilang adalah 250 ml atau lebih;
- Perdarahan dengan plasenta previa lengkap.
Melahirkan dengan plasenta previa
Dengan plasenta previa, persalinan dapat dilakukan baik melalui jalur alami maupun melalui operasi caesar. Pemilihan cara persalinan ditentukan oleh kondisi ibu dan janin, adanya perdarahan, serta jenis plasenta previa.Operasi caesar dengan plasenta previa
 Operasi caesar dengan plasenta previa saat ini dilakukan pada 70 - 80% kasus. Indikasi operasi caesar dengan plasenta previa adalah kasus-kasus berikut:
Operasi caesar dengan plasenta previa saat ini dilakukan pada 70 - 80% kasus. Indikasi operasi caesar dengan plasenta previa adalah kasus-kasus berikut: 1. Plasenta previa lengkap.
2. Plasenta previa inkomplit yang berhubungan dengan presentasi sungsang atau malposisi janin, bekas luka rahim, kehamilan kembar, polihidramnion, panggul sempit, usia primipara di atas 30 tahun, dan riwayat kebidanan yang memburuk (aborsi, kuretase, keguguran, keguguran, dan operasi rahim sebelumnya) );
3. Pendarahan terus-menerus dengan kehilangan darah lebih dari 250 ml dengan semua jenis plasenta previa.
Jika indikasi yang tercantum untuk operasi caesar tidak ada, maka dengan plasenta previa, persalinan dapat dilakukan melalui jalur alami.
Melahirkan melalui cara alami
Persalinan melalui jalur alami dengan plasenta previa dapat dilakukan dalam kasus-kasus berikut:- Tidak adanya perdarahan atau berhenti setelah membuka kandung kemih janin;
- Serviks siap melahirkan;
- Kontraksi teratur dengan kekuatan yang cukup;
- Presentasi kepala janin.



